Bu yazı Hakan S. Orer’in Ağustos 2020’de “COVID-19: Yeni aşıdan ne kadar uzaktayız?” başlıklı yazısından uyarlanmış ve güncellenmiştir.
İlaçlar yüksek katma değeri olan bilgiye dayalı ileri teknoloji ürünleridir. Teknik olarak aşı, ilaç kategorisinde bir üründür ancak, klasik anlamda ilaçtan farkı tedavi edici değil, koruyucu olmasıdır.
Yeni ilaç geliştirilmesi Dünya’da büyük ölçüde özel sektörün öz kaynakları ile gerçekleştirdiği ticari nitelikte rekabetçi bir ekonomik faaliyet. Günümüzde bir ilacın geliştirilme maliyeti 2 milyar ABD Doları civarına ulaşıyor.
Yeni ilaç ve aşılar ilk başvuruyu takiben sınırlı bir süre için fikri mülkiyet hakları koruması altına girer, bu sırada üretici firma bir anlamda tekel haline gelir. Bu şekilde ilacı geliştiren firmaya geliştirilme maliyetini karşılayabileceği ve kâr edebileceği bir fırsat doğar.
Küresel ilaç endüstrisi, ürünlerinin ikame edilemez olmasının sağladığı yüksek kârlılık ile istenmeyen etkilerinden mesul tutularak ödedikleri yüksek tazminatlar arasında yatırım kararlarını temkinli ve nispeten yavaş verir. Bu nedenle pandemi gibi küresel bir sorunu çözecek aşının geliştirilmesine de büyük bir heyecanla atılmadılar. Nitekim, Covid19 aşısını geliştirme işine girişen çok sayıda kuruluş içinde üniversiteler gibi akademik kurumlar, kâr amacı gütmeyen organizasyonlar, devlet kurumları ve küçük teknoloji şirketleri büyük bir ağırlık taşıyor. Ancak, dünya çapında bir aşılama için gereken üretim kapasitesine büyük ilaç firmalarını dışarıda bırakarak ulaşmak da mümkün değil.
Pandemi koşullarında “ışık hızı operasyonu”
Covid-19 pandemisinin yarattığı acil sağlık sorunları ve küresel ekonomiye olan önemli etkileri, hükümetlerin aşı geliştirme çalışmalarını hızlandırmak için daha önce görülmedik ölçüde doğrudan kaynak aktarmasını sağladı. Örneğin ABD Hükümeti Pfizer-BioNTech aşısının geliştirilmesi için Temmuz ayında yaklaşık 2 milyar dolarlık bir kontrat yaptı [1]. Sadece ABD Hükümetinin aşı keşfi, üretimi ve dağıtımını hızlandırmak için “ışık hızı operasyonu (operation warp speed)” adlı bir programla firmalara sağladığı fon 10 milyar ABD dolarından fazla ve devam edecek gibi duruyor [2].
1950’lerde birbirlerinden bağımsız olarak iki farklı çocuk felci aşısı geliştiren Jonas Salk ve Albert Sabin’in herkesin serbestçe ulaşabilmesi için aşılarını patentlememesi gibi geçmişte kalan fedakarlık örnekleri, içinde yaşadığımız yüzyılda pek görülebilir değil. Oysa aşı ve ilaç geliştirilmesi endüstri dışında akademik kurumlar, küçük teknoloji firmaları ve bağımsız araştırmacıların geliştirdiği fikirler temelinde işbirliği içinde yürütülen bir faaliyet. Covid-19 aşılarının da patent haklarının serbest olmasına yönelik bir küresel kampanya yürütülüyor.
mRNA aşılarının üretiminin kolay ve hızlı olması birçok gelişmekte olan ülkede bu aşıların hızla üretilerek geniş kitlelere ulaştırılmasını de sağlayabilir. Aksi takdirde 2021 sonuna kadar zengin ülkeler dışındaki dünya nüfusunun ancak %20 kadarının aşıya ulaşabileceği tahmin ediliyor. Pandeminin başlarında, paydaşları arasında Dünya Sağlık Örgütü, CEPI (The Coalition for Epidemic Preparedness ) ve Gavi (The Vaccine Alliance)’nin de olduğu adil ve hakkaniyetli olarak düşük gelirli ülkeler başta olmak üzere tüm ülkelere hızlı ve güvenli aşı ve bilgi-teknoloji transferi sağlamayı hedefleyen Covax girişimi de bilimsel ve uluslararası işbirliği içinde çaba gösteriyor. Bu girişime 170’den fazla ülke üye olmuş durumda.
Her şeye rağmen, pandeminin başlamasından tam tamına bir yıl sonra faz 3 araştırmalarında yeterince veri toplayarak iki mRNA aşısının acil kullanım onayı almış olması şimdiye kadar yanına bile yaklaşılamamış bir rekor.
Aşının koruyuculuğu %100 değildir
Geniş insan topluluklarına uygulanan bir aşının koruyuculuğu her birey için aynı olmaz. Her şeyden önce, bağışıklık kazanılması aşılanan kişinin kendi bağışıklık sisteminin çalışmasına bağlıdır. Bu bakımdan, genel nüfus içinde, bir aşı hiçbir zaman % 100 koruyucu değildir. Bazen aşı hastalanmayı önleyemez ama onu daha hafif atlatmaya yarayabilir. Bu durum da toplum sağlığı açısından faydalı olabilir. Böylelikle, örneğin, yoğun bakım ihtiyacı gösteren hastaların sayısı azaltılabilir ve sağlık sistemi üzerindeki yük hafifletilerek yeterli hizmet alamayan birçok hasta kurtarılabilir.
Aşının kaç defa uygulanacağı da önemli. Genelde bir aşılamayla etkili olan aşılar tercih edilir ama bu çoğu kez böyle olmaz. Örneğin, acil kullanım onayı verilen mRNA esaslı Covid-19 aşıları üç hafta arayla iki defa uygulanıyor. İnaktive aşıların da birden çok kere uygulanması gerekir. Çeşitli aksaklıklarla aşının ikinci dozunu alamayanlar aşının ilan edilen koruyuculuk seviyesinin gerçek hayatta daha düşük olarak gerçekleşmesine sebep olur. Böylece, iki sefer aşılamayla %90’dan fazla bağışıklık sağlayan bir aşı yerine bir seferde daha düşük bağışıklık sağlayan aşı da yeterince etkili görülebilir.
Tüm ilaç ve aşılar faydalı ve zararlı (advers) etkilere sahiptir. Her bir klinik durum için yapılan fayda-zarar analizi aşıların kullanım durumlarını belirler. Bu analiz aşağıda daha ayrıntılı olarak değinilen faz araştırmaları sırasında belli bir düzeye kadar yapılabilir ama değerlendirmenin müstahzar kullanılmaya başladıktan sonra piyasa koşullarında da devam etmesi gereklidir.
Aşı ve ilaç araştırmaları nasıl denetleniyor?
Aşı ve ilaç araştırmaları bağımsız etik kurulların uygun bulması koşuluyla, ilaç ruhsatlandırma otoritelerinin denetiminde gerçekleştirilir. İlaç/aşı ruhsatlandırma otoritelerinin veriye güvenmediği durumda olumlu karar vermesi mümkün olmadığından, araştırmalar sırasında elde edilecek verinin kalitesi karar vericiler için son derece belirleyicidir. İlaç geliştirme çalışmalarında önde gelen Kuzey Amerika, Avrupa ve Japonya’nın öncülüğünde kurulan, Türkiye’nin de 2020 yılında tam üyesi olduğu Uluslararası Harmonizasyon Konseyi’nin (International Council of Harmonisation-ICH) kılavuzlarına uygunluk aşı ve ilaç geliştirmede önemli bir güvence sağlıyor.
Bir ilaç ya da aşının araştırma safhasından kullanıma geçmesi etkililik ve güvenliliğinin her düzeyde ispat edilmesi ile olur. Sağlık Bakanlığı Türkiye İlaç ve Tıbbi Cihaz Kurumu (TİTCK) gibi sağlık otoritelerinin aşının geliştirme ve üretim aşamalarında hangi verilerin elde edildiğini, etik kurallara uygunluğunu, üretim yerlerinin ve kalitesinin durumunu inceleme ve gerektiğinde her türlü açıklamayı talep etme hakkı ve yetkisi bulunuyor. Süreçlerin ne ölçüde şeffaf ve açıklanabilir olduğu aşı ya da ilaca güvenilirliğin de bir ölçüsü.
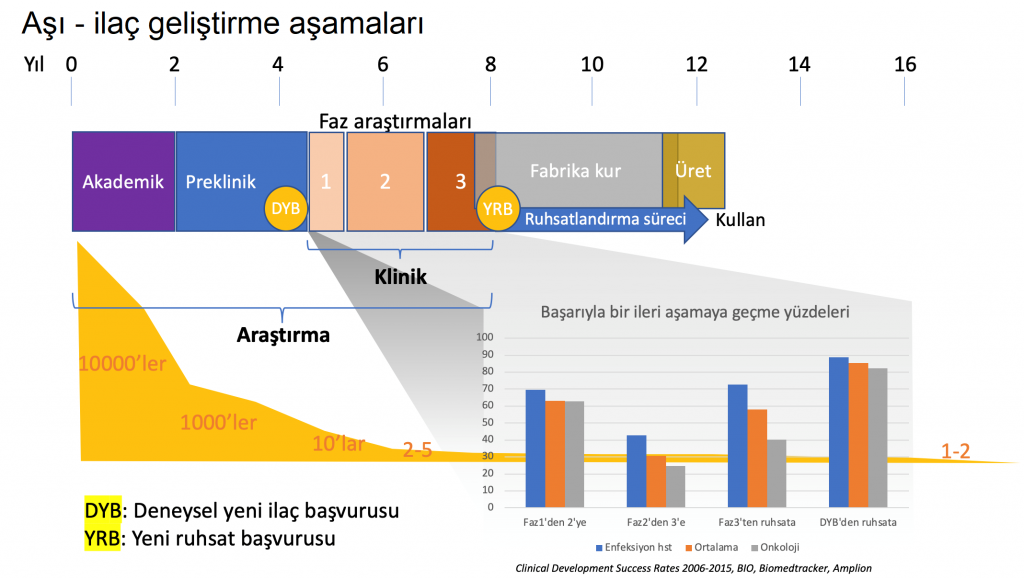
Aşıların geliştirilmesi uzun yıllar alır. Bağışıklık yanıtının gelişmesi zaman aldığından, aşı klinik araştırmaları kaçınılmaz olarak uzun sürer. Örneğin HPV ve rotavirüs aşıları için ilk başvurudan itibaren ruhsatlandırılıncaya kadar 14-16 yıl gibi uzun süreler geçmesi gerekmişti [3].
Elbette pandemi durumunun ciddiyeti aşı geliştirme çalışmalarının hızlandırılmasını zorunlu kıldı. Bunlar arasında farklı fazlar arasında geçiş yaparak başvuru aşamasını hızlandıran klinik araştırma protokolleri ve aynı anda birden çok aşı/ilacın araştırılmasını sağlayan uyarlanmış (adaptive) tasarımlar bulunuyor. Aynı şekilde klinik öncesi aşamadan klinik aşamaya geçişte ve kalite-stabilite gibi farmasötik ürünün değerlendirilmesinde kullanılan bazı testlerin araştırma ilerledikçe peyderpey eklenmesini sağlayan hızlandırıcı önlemler de alındı. Bu konuda Türkiye’de de TİTCK tarafından klinik öncesi aşı araştırmalarına ilişkin bir kılavuz yayımlandı.
Aşı geliştirme aşamaları
Aşı ve ilaç geliştirme süreçleri birbirine benzer olsa da başta çocuklar olmak üzere sağlıklı bireylere uygulanması sebebiyle aşıların ruhsatlanması birçok ilaçtan daha sıkı ve titiz koşullara bağlanmıştır. Tasarım aşamasından, üretim ve ruhsatlandırmaya kadar tüm süreç, zaman alan riskli ve masraflı basamaklara ayrılır. Başlangıçta aday olan çok sayıda aday molekül daha klinik araştırma evrelerine bile gelemeden elenir. Her klinik fazın tamamlanmasını takiben, veri analiz edilir ve bir sonraki basamağa geçip geçmeme kararı verilir. Bunlar aşının kaderini belirleyen “tamam mı, devam mı” sorusunun sorulduğu kritik aşamalardır. Fazlar ilerledikçe gönüllülerin aldığı risk görece azalırken, aşının başarısızlığa uğraması halinde ortaya çıkacak mali riskler artar. Sonunda ancak sınırlı sayıda molekül ilaç olarak ruhsatlanarak kullanıma girer. Örneğin, Avrupa İlaç Ajansı (EMA) tarafından 2019 yılında ruhsatlanan yeni molekül sayısı sadece 30’dur. Bunlar arasında tek aşı Ebola aşısıdır [4].
İlk basamak: Hangi teknoloji?
Farklı aşı teknolojilerini ele alan yazımız için tıklayınız.
Aşı geliştirmenin ilk basamağı hangi teknoloji ile, nasıl bir yöntem kullanarak bağışıklığın sağlanacağı konusunda bir karar verme aşamasıdır. Gerçek anlamda yenilikçi bakış isteyen bir aşama olan bu ilk etapta geliştirilecek aşı için bir yol haritası çıkarılır. Klasik aşılar hastalık etkeninin virulans olarak adlandırılan “hastalık yapma kapasitesi” ortadan kaldırıldıktan sonra insana verilmesiyle antijenik yanıtın ortaya çıkmasını sağlarlar, yani aşı olan insanda bağışıklık sistemi virüsü önceden tanır ve ona karşı antikorlar oluşturur. Hastalık etkeni ile karşılaşıldığında vücut bu savunma sistemi yardımıyla etkin bir şekilde mücadele edebilir. Aşılarda ayrıca adjuvan adı verilen bağışıklık yanıtlarını katlayarak artıracak ek maddeler de bulunur. Adjuvan tasarımı ve geliştirilmesi de ayrı bir araştırma alanıdır.
İkinci basamak: Laboratuvar ve hayvan deneyleri
Uygulanacak teknoloji ve yöntemin seçilmesinden sonra ilk yapılacak iş, bu yöntemin deneysel olarak işe yarayıp yaramadığının gösterilmesidir. Bu aşamada in vitro (laboratuvarda) hücre kültürü ve hayvan deneyleri kullanılarak “yöntemin çalıştığı kanıtlanır (proof of concept)”.
Her hastalık etkeni (virüs vb) her canlı türünde hastalık meydana getirmez. Nitekim COVID-19 yarasalardan insana bir ara konakçı üzerinden birkaç basamaklı bir mutasyon süreci ile bulaştırıcılık kazanmıştır. Burada özellikle deney hayvanlarında geliştirilen hastalık modellerinde aşının koruyucu olduğu gösterilmeli ve akut ve kronik toksik etkileri ayrıntılı olarak tanımlanmalıdır. Bu nedenle uygun deneysel modellerin geliştirilmesi aşı çalışmalarının hızlandırılmasında kritik bir basamaktır.
Aşı olma potansiyeli taşıdığına inanılan tasarımlar, düşük evrimsel gelişim basamaklarından başlayarak giderek insana yaklaşan memeli türlerinde test edilir ve olası etkileri ile canlılarda tolere edilebilirliği sınanır. İnsanlarda denenmeden önce ilaç ya da aşı adaylarının hayvanlarda denenmesi etik tartışmalara sebep olsa da riskler göz önüne alındığında yapılması zorunlu bir işlemdir. Sağlık otoriteleri aşının insanlarda denenebilmesi için hayvanlarda özellikle tek ve tekrarlayan doz toksik etkilerinin ne ölçüde belirlenmiş olduğu ve güçlü verilerle desteklenip desteklenmediğine dikkat eder. Hayvan deneyleriyle ayrıca insanda ilk kullanılacak dozun da tahmin edilmesini sağlayan veriler elde edilir. Bir sonraki basamak olan klinik çalışmalara katılacak gönüllülerin sağlığı ve esenliğini korumak temel önceliktir.
Üçüncü basamak: Gönüllü insanlarla klinik çalışmalar
“Preklinik” dönem olarak da adlandırılan hayvan deneylerini takiben, tüm beşerî ilaçlar “faz araştırmaları” başlığı altında birbirini takip eden basamaklar halinde insan klinik araştırmalarına alınır. İnsan deneylerine başlamadan fikri mülkiyet hakları tescil edilir ve sağlık otoritesine deneysel yeni ilaç başvurusu yapılır. Bu başvuru, ürün sahipleri için yeni ürüne ne ölçüde güvenildiğinin en önemli göstergesi ve büyük bir yatırım kararıdır. Üç ana aşamadan oluşan klinik araştırma fazları ardışık olarak bir öncekinin sonuçları üzerine bina edilir ancak, her biri kendi içinde bağımsızdır. Aşamalı bir yaklaşım ile giderek daha fazla “risk” göze alınarak aşıya karşı temkinli bir güven geliştirilmeye çalışılır. Her fazda elde edilen sonuçlar analiz edilerek bir sonraki basamağa geçip geçmeme kararı verilir ve giderek daha büyük gönüllü gruplarını içerecek şekilde araştırmalar genişletilir. Bir fazdan başarıyla geçemeyen bir aşı aday olmaktan çıkarılır, çalışmalar sonlandırılır.
Bu durum ilaç firmaları için önemli bir idari ve mali külfet demektir. Elde edilecek gelir maliyeti karşılamayabilir. Buna istenmeyen etkiler nedeniyle piyasadan çekilme riski ve aşı karşıtlığı gibi sosyal eğilimler de katıldığında, aşı araştırmaları ilaç firmaları için cazip bir alan olarak görülmez. Oysa aşılar toplum sağlığı için son derece büyük önem taşır. Aşılama eksikliği özellikle çocuk ve genç yaşta yaygın halk sağlığı sorunlarına ve önlenebilir hastalıkların yeniden hortlamasına sebep olabilir. Hükümetler ve DSÖ gibi uluslararası örgütlerin aşı geliştirilmesine destek olması ve uygun yatırım ortamının sağlaması yanında aşı üretimi ile idamesinin sürdürülebilir olması da gereklidir. Bu amaçla kâr amacı gütmeyen vakıflar ve araştırma kuruluşları son yıllarda önemli katkılar yapmaktadır.
Klinik araştırmalarda yan tutmayan (önyargısız) nesnel veri elde edilmesi esastır. Bunun için altın standart olarak, “çift kör plasebo kontrollü randomize” tasarımlar kullanılır. Yeni tedavi plasebo, yani içinde etkin madde olmayan yalancı ilaçla yarıştırılır. Katılımcılar hangi gruba gireceklerini baştan bilmez, gruplara rastgele (randomize) atanırlar. Körleme, uygulamayı yapan hekim ve gönüllünün ikisinin birden hangi tedavinin verildiğini bilmeden çalışmaya katılmasıdır. Veri elde edildikten sonra körleme açılarak sonuçlar değerlendirilir.
Faz 1: Az sayıda gönüllü, ciddi yan etkilerin araştırılması, dozun belirlenmesi
İnsanda ilk deneme olan faz 1 klinik araştırmalarda sayıları onlarla ifade edilen az sayıda gönüllü üzerinde aşının tolere edilebilirliğinin anlaşılması amaçlanır. Bu aşamada aşının koruyucu olup olmadığının anlaşılması önemli değildir. Bağışıklık sisteminin aşı yoluyla aktivasyonu her bireyde, örneğin hafif bir ateş yükselmesi gibi, az çok bir rahatsızlık yaratır. Ancak, ciddi yan etki olarak tanımlanan, sağlığı tehdit edici etkilerin saptanması ve sıklıklarının belirlenmesi kritik bir öneme sahiptir. Yeni aşıya gönüllülerin ne ölçüde tahammül edebildikleri ve uygun dozun saptanması faz 1’in başarıyla bitirilmesi olarak kabul edilir.
Faz 2: Daha çok gönüllü, yan etkiler + etkililik +doz ayarlarının araştırılması
Faz 1’i gönüllü sayısının yüzlere ulaştığı faz 2 takip eder. Bu aşamada aşının güvenli olmasının (tolere edilebilmesi, yan etkilerinin azlığı) yanı sıra etkili olup olmadığı da araştırılır. Bunun için ideal yöntem aşılamadan sonra gönüllüyü hastalık etkeni ile kontrollü olarak karşılaştırmak ve doğrudan koruyucu olup olmadığını anlamaktır. Fakat bu yöntem çoğu kez etik bakımdan kabul edilemez. Onun yerine aşıdan beklenen bağışıklık yanıtının hastanın serumunda saptanmasına dayalı dolaylı yöntemler kullanılır. Buradaki temel varsayım kanında yeterince yüksek antikor düzeyi saptanan gönüllülerin hasta olmayacağıdır.
Bu aşamada ayrıca doz ayarlamaları yapılır, çocuklar ve yaşlılar gibi farklı gönüllü gruplarında aşıya verilen yanıt değerlendirilir, aşılama sayısı belirlenir. Aşı geliştirme sürecini hızlandırabilmek adına faz 1 ile faz 2 birleştirilebilir ya da birbiri üzerine örtüştürülebilir.
Faz 3: Kalabalık bir gönüllü grubu, az görülen yan etkilerin saptanması, etkililik + güvenlik araştırmaları
Faz 3’te ise faz 2 genişletilerek çok daha büyük bir gönüllü grubunda deneme yapılır. Nispeten daha ender görülen yan etkilerin saptanması için olabildiğince büyük sayılara ulaşılması hedeflenir. Binlerce gönüllüde gerek etkililik gerekse güvenlilik verilerinin toplanması esastır. Faz 3 araştırmalar çok masraflı araştırmalardır. Bir araştırmanın bu aşamada öngörülemeyen istenmeyen etkiler nedeniyle yarım kalması ciddi bir başarısızlık sayılır. Bunun önlenmesi için klinik öncesi evreden başlayarak elde edilen sonuçlar ciddiyetle ve yan tutmadan değerlendirilmelidir.
Faz 3 araştırmalarında aşının etkili ve güvenli olduğu sadece belli bir yaş grubundaki sağlıklı gönüllülerde değil, olabildiğince geniş bir aralıkta ve çeşitlilikte gönüllüler üzerinde denenir. Yaşlılar, çocuklar, kronik hastalıkları olanlar gibi alt gruplarda da aşının etkili ve güvenli olduğunun gösterilmesi önemlidir. Aşı faz 3 araştırmaları çok sayıda kişinin yeterince uzun süre takip edilmesini gerektirir. Bu süre çoğu kez 1 yıldan kısa olmaz.
Ancak, Covid-19 pandemisi gibi acil durumlarda bu kadar uzun beklemek daha önemli sorunlar ortaya çıkaracağı için bu sürenin de kısaltılması ve araştırma tam anlamıyla tamamlanmadan karar verilmesi gerekir. Bu tip durumlar için acil kullanım onayı ya da koşullu kullanım izni olarak adlandırılan idari süreci hızlandıracak işlemler yapılır. Faz araştırmalarında verinin analizi önce destekleyici konumdaki firmalar tarafından yapılsa da yetkili otoritelerin yapacakları bağımsız incelemeler esastır. Bunun da belli bir zaman alacağı dikkate alınmalı. ABD ve AB otoriteleri tarafından acil kullanım onayı verilen aşılarda en az iki aylık bir izleme süresi öngörülüyor. Veriler tamamlanınca esas değerlendirme devam edilecek. Dolayısıyla acil kullanım onayı verilmesinden sonra da faz 3 araştırmaları tamamlanmalı.
İlaçlar piyasaya çıktıktan sonraki araştırmaların önemi
Yukarıda ayrıntılarıyla verilen araştırma safhalarında aşıların ne ölçüde etkili ve güvenli oldukları bir yere kadar saptanabilir. Kaldı ki, acil onay ile kullanım başladığında, tamamlanması gereken verilerin olduğu en başından kabul edilmiş demektir. Bu verilerin tamamlanmasının yanında, toplum içinde yaygın kullanım sırasında gözlenen etkiler ile nadir istenmeyen etkilerin görülme sıklıklarının da araştırılması önemlidir. Aşıların bağışıklık sistemi bozuk olan ya da eş zamanlı başka hastalıklarla mücadele eden kişilerde kullanımı veya yaşlılar ve hamileler gibi özel gruplar üzerinde önceden saptanamayan istenmeyen etkileri, aşı kullanılmaya başlandıktan sonra sürekli olarak izlenir. Bu izlem süreci farmakovijilans (ruhsat sonrası güvenlilik) olarak adlandırılır. Yani aşının piyasaya çıkması ile veri toplama bitmez. Gerektiğinde yeni bilgiler ışığında kullanım talimatları ve uyarılar güncellenebilir. Bu aşamada gözlemsel çalışmaların yapılması da gereklidir.
Üretim ve dağıtım
Faz 3’ün tamamlanması ya da asgari gerekli verinin elde edilmesiyle aşının ruhsatlandırılması için sağlık otoritesine başvurulur. Elde edilen veriler ve sonuçlar otorite tarafından değerlendirilir. Aşının hangi koşullarda, nasıl ve kimlere uygulanacağı bu değerlendirmeleri yapan uzman paneller tarafından kararlaştırılır. Pandemi gibi tüm dünya nüfusunun etkilendiği hastalıklarda, aşılamada kimlere öncelik verileceği kritik bir konudur. Ülkeler arasındaki çatışma ve rekabet, toplumda var olan eşitsizlikler ve hastalıkla ilgili özellikler bu kararda etki eden faktörler arasındadır. Bu sürecin olabildiğince şeffaf bir şekilde biyoetik ve bilimsel temelleriyle tartışılarak sonuçlandırılması en uygun yaklaşımdır. Aşının adil, hakkaniyetli ve herkesin faydasına olacak bir sıra ile uygulanması, üretimin de ona göre planlanması gereklidir. Zengin ülkelerin aşıyı bencilce sadece kendilerine ayırması, dünya genelinde pandeminin sonlandırılmasına olumlu bir katkı yapmaz. Birçok ülke ve kuruluş aşının hangi önceliklerle uygulanacağına ilişkin yol haritasını açıkladı. Aşı dağıtımı ve sahada uygulanmasına yönelik politikalar için Dünya Sağlık Teşkilatı tarafından yayımlanan bir kılavuz da var [5].
Klinik araştırmaların seyrine göre aşıyı geliştiren firmalar ya da Covid-19’da olduğu gibi farklı kamu-endüstri-üniversite-sivil toplum örgütü konsorsiyumları, ruhsatlandırmadan sonra üretim için planlarını oluştururlar. Pandemi gibi olağanüstü koşullar dışında, aşıların üretim planlaması ruhsatlandırmadan sonraya bırakılabilir ama içinde bulunduğumuz koşullarda zamana karşı yarış söz konusu olduğundan üretim ve dağıtım planları aşılar daha geliştirilirken başlatıldı. Nitekim, acil kullanım onayı almış ya da ileri faz 3 aşamasına gelmiş aşılar eş zamanlı olarak üretim kapasitelerini hızla artırıyorlar.
Aşılama herkesin ayrımcılığa uğramadan eşit koşullarda erişebilmesi gereken bir sağlık hakkıdır. Bireyin görevi de aşılanarak kendini hastalıktan korumak ve böylece hastalığın toplumda yayılmasını önlemektir.
Hakan S. Orer
Bilim Akademisi üyesi
Koç Üniversitesi Tıp Fakültesi Tıbbi Farmakoloji Anabilim Dalı
Kaynaklar
[1] Pfizer Gets $1.95 Billion to Produce Coronavirus Vaccine by Year’s End New York Times 22.07.2020 https://www.nytimes.com/2020/07/22/us/politics/pfizer-coronavirus-vaccine.html [Erişim tarihi: 30.12.2020]
[2] Fact Sheet: Explaining Operation Warp Speed https://www.hhs.gov/coronavirus/explaining-operation-warp-speed/index.html [Erişim tarihi: 30.12.2020]
[3] Douglas RG and Samant, VB. The Vaccine Industry in Plotkin’s Vaccines 7th Ed., s. 43, 2018.
[4] European Medicines Agency (EMA). Human medicines highlights 2019. https://www.ema.europa.eu/en/documents/report/human-medicines-highlights-2019_en.pdf [Erişim tarihi: 22.12.2020]
[5] COVID-19 vaccine country readiness and delivery https://www.who.int/initiatives/act-accelerator/covax/covid-19-vaccine-country-readiness-and-delivery [Erişim tarihi: 30.12.2020]
 Bu eser Creative Commons Atıf-GayriTicari 4.0 Uluslararası Lisansı ile lisanslanmıştır. İçerik kullanım koşulları için tıklayınız.
Bu eser Creative Commons Atıf-GayriTicari 4.0 Uluslararası Lisansı ile lisanslanmıştır. İçerik kullanım koşulları için tıklayınız.