Bu yazı araştırmanın ilk sonuçlarını aktarmaktadır. Araştırma henüz bilimsel dergilerde hakemlik sürecinden geçmemiştir. Türkiye’de normalleşme sürecinde Covid-19 salgınına karşı alınmış olan tedbirler kaldırıldığında farklı senaryolara göre ikinci bir salgın dalgasının ne zaman ve ne büyüklükte olabileceği tahmin edilmektedir. Semptomsuz olduğu veya hastalığını bildirmediği için resmi kayıtlara geçmemiş hasta sayıları hesaba katılabilse tahminlerin doğruluğu artacaktır. Kestirimler Türkiye için toplam sayılar üzerinden yapıldığından şehirlerarası seyahat yasağının kalkması ile artacak bulaşıklık da beklenen ikinci dalgayı büyütebilir. Ancak bilinmeyen yaygın bir bağışıklık oluşmuşsa ya da toplumun edindiği korunma alışkanlıkları tedbirlerin kalkmasından sonra da etkili olarak devam ederse yeni hasta ve ölüm sayılarında 1 Haziran öncesinde sürmekte olan azalma 1 Haziran’da başlayan normalleşmeye rağmen kalıcı olabilir.
Günümüzün en önemli sorunu olan COVID-19 salgınının yayılımının önceden tahmin edilmesi ve önlem senaryolarının hızlı tespiti hem ülkelerin hem de organizasyonların hızlı ve etkin bir şekilde önlem alabilmesi için anahtar rol oynuyor. Doğru yapılan simülasyonların öngörüsü sayesinde, devlet kurumları, şirketler ve toplum salgına etkin ve hızlı bir şekilde tepki verip, salgının en az kayıpla geçmesini sağlayabilir. İçinde bulunduğumuz COVID-19 salgınında da, toplumsal yaşamın salgını yok edecek şekilde düzenlenmesi, sağlık hizmetlerinin etkin planlanması, salgın süresince lojistik ihtiyaçların giderilmesi, kamu ve özel kurumların operasyonlarını planlaması için simülasyonlar her ülkede yapılıyor ve önlemler tartışılıyor (örneğin, Imperial College COVID-19 Response Team-İngiltere, Centers for Disease Control and Prevention-A.B.D.).
Dünya Sağlık Örgütü’nün (DSÖ) pandemi tanımına göre (Şekil 1) Mayıs sonu itibariyle ülke olarak tepe sonrası (post peak) fazına geçiyoruz. Brezilya, Amerika, Hindistan ve Rusya gibi ülkeler ise 6. fazda bulunuyor (bkz. COVID-19 Dashboard at Johns Hopkins University) [2]. Yani salgın dünyada eş zamanlı yayılmıyor ve benzer şiddette yaşanmıyor.
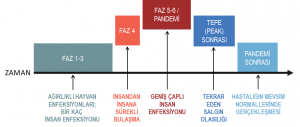
Aşağıda detaylarını görebileceğiniz analizde iki senaryo düşünülüyor. Birinci senaryoda normalleşme sürecine Haziran başı, Temmuz başı veya Ağustos başında girildiği takdirde olacaklar tahmin ediliyor. Simülasyonlar beklendiği gibi her üç durumda da ikinci dalganın oluşacağını fakat Haziran’ın normalleşme için hala erken olduğunu gösteriyor. Temmuz veya Ağustos’ta normalleşme sürecine girdiğimiz takdirde ikinci dalga çok daha kontrol edilebilir olacak.
İkinci senaryoda ise Haziran’da normalleşme sürecine girildiği düşünülüyor. Normalleşme sonucunda günlük hasta sayısı Mart’ın ikinci yarısındaki seviyeye ulaştığında sert önlemlerin 1 hafta, 2 hafta ve 3 hafta gecikmeyle alınmasının sonuçları tahmin ediliyor. Simülasyonlar önlem almada 1 haftadan fazla gecikilirse, Mart ayında başlayan salgından daha büyük boyutlu bir salgının yaşanacağını gösteriyor. Bugüne kadar farklı ülkelerde geciken önlemlerin bilançosunu az çok gördük, buradaki hesaplar da benzer bir tabloyu ortaya koyuyor.
Yöntem
Türkiye’deki salgının şimdiki halini (şimdigörü) ve içinde bulunduğumuz normalleşme sürecinin yakın zamandaki etkilerini görebilmek için SEIR (Susceptible Exposed Infective Removed) [4][5][6] türevi bir salgın modeli kullanıyoruz. Bu model bulaşabilen (Susceptible), bulaşan ama bulaştırıcı olmayan (Exposed), bulaştıran (Infective), iyileşen ve vefat eden kişi sayılarının (Removed) zamana bağlı olarak hesabına izin veriyor.
Bu sisteme eklenen ek denklemlerle, hastaneye gelenler, toplam tespit edilenler, hastaneye gelip de iyileşenler, korunanlar ve vefat edenler zamana bağlı olarak hesaplanıyor. Şimdilik 9 türevsel denklemden oluşan modeldeki zamana bağlı integralleri sayısal olarak hesaplayarak salgının gelişimini öngörebiliyoruz. Sağlık sisteminin tanı, karantina ve filyasyon protokollerine göre bu denklem sistemi genişletilebilir.
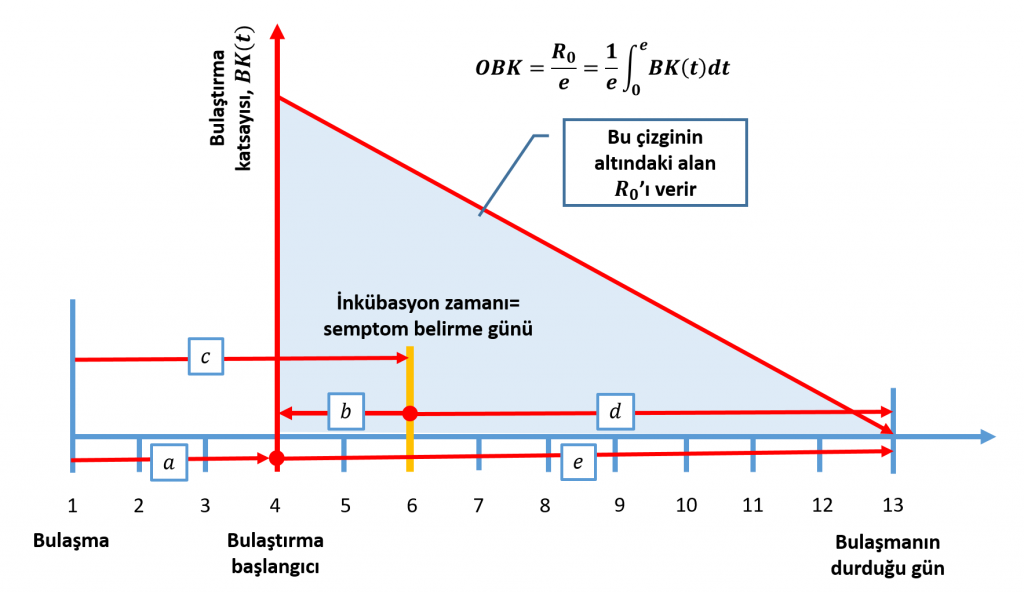
Bu modelin doğru çalışabilmesi için, hastalığın seyrine dair bazı bilgiler gerekli ve bu verilerin detayı arttıkça modelin doğruluğu da artıyor. Modelin ihtiyaç duyduğu, en önemli parametrelerin bir kısmı hastalığın seyrine dair olanlar. Hastalar bulaşmadan a-gün sonrasında bulaştırıcı oluyorlar. Ancak ilk semptomların ortaya çıkması için, bundan sonra b-gün bir zaman geçmesi gerekiyor. Bu iki zamanın toplamı ise inkübasyon (kuluçka) süresi c olarak tanımlanıyor [6]. Hasta b süresi ne kadar uzun olursa, fark etmeden o süre boyunca çevresine bu hastalığı yayabiliyor. Zaten bu salgının bu kadar yayılmasındaki en önemli etkenlerden birisi de bu. Semptomlar belirdikten sonra, hasta d-gün kadar bulaştırıcı olmaya devam ediyor. Ancak zamanla bulaştırıcılığı azalıyor. Karantinaya alınmadığında toplamda e=b+d gün kadar bulaştırıcı oluyor.
Şimdiye kadar yapılan çalışmalardan [7][8][9] belirlenen bu parametreler Şekil 2’de gösteriliyor. Hastaların vefat-vaka oranları da sağlık sisteminin tanı ve tedavi protokollerine bağlı. Sağlık Bakanlığı’nın verilerinden elde edilen vefat-vaka oranlarında bu oranın, Nisan’ın ortasından itibaren yaklaşık %2,5±0,8 (%95 güven aralığı) olduğu tespit edilmiş ve kullanılmıştır.
Bulaşmayı en fazla etkileyen faktörler ve simülasyon tabanlı yapılan optimizasyonun tahmin ettiği parametreler şöyle:
- Bulaşabilen kişi sayısı (yani henüz hasta olmamış ve hastalanabilecek bireyler- susceptible) sokağa çıkma yasakları, sosyalleşme ortamlarının geçici kapatılması gibi önlemlerle ciddi bir şekilde azaltılabiliyor. Şu an Türkiye’de bu sayının azaltılması için etkin önlemler uygulanıyor. Simülasyonda da bu önlemleri dikkate alıyoruz.
- İkinci önemli faktör, salgının başındaki bulaştıran sayısı . Bu bilinmeyen parametrelerden birisi ve optimizasyon ile tahmin ediliyor.
- Üçüncü faktör R0. Bu sayı bilinmeyen bir faktör olup, halkın bilgilenmesi ve kişisel hijyen/mesafelenme önlemlerinin alınması ve salgına uygun yaşam biçimlerinin benimsenmesiyle azalacağı öngörülebilir. Diğer bir deyişle bu katsayı zamana bağlı olmalıdır. Simülasyonda R0(t) yerine bir (lojistik) fonksiyon kullanıyoruz, optimizasyon bu fonksiyondaki 3 parametreyi tahmin ediyor. Sokağa çıkma yasaklarının etkisi bu parametreler ile değil, bulaşabilen hasta sayısının (S) hesabında doğrudan uygulandı. Böylece davranışsal etki ve yasal düzenlemeler birbirinden ayrıldı. Böylelikle zamana bağlı olarak azalan R0(t) değeri ve sokağa çıkma yasaklarının birleşik etkisi etkin R0(t) değerini daha da düşürüyor.
- Hastalığı geçirmekte olan fakat tespit edilmeyen hasta oranı (asemptomatik hasta oranı) da bulaşmayı çok etkileyen ve çok konuşulan bir faktör. Bu da simülasyonun tahmin ettiği son parametre.
Bilinmeyen parametrelerin bulunması için bir global optimizasyon algoritması olan genetik algoritma kullandık [11][12][13][14]. Sağlık Bakanlığı’nın yayınladığı tespit edilen vaka ve vefat sayılarına, simülasyonu en doğru yakınsatan parametre kümelerini bu algoritma yardımı ile bir Pareto kümesi olarak tespit ettik. Pareto kümesi, aslında birçok olası çözümden oluşuyor.
Şekil 3’te yukarıda anlattığımız modeli Sağlık Bakanlığı verileriyle karşılaştırıyoruz. Sol panelde sokağa çıkma yasaklarına göre düzenlenen ve hesaplarda kullanılan bulaştırabilen birey sayısı grafiği var. Orta ve sağ panelde ise günlük tespit edilen vaka ve günlük vefat sayıları için Pareto kümesindeki parametreler kullanılarak bulunan çözümler görülüyor.
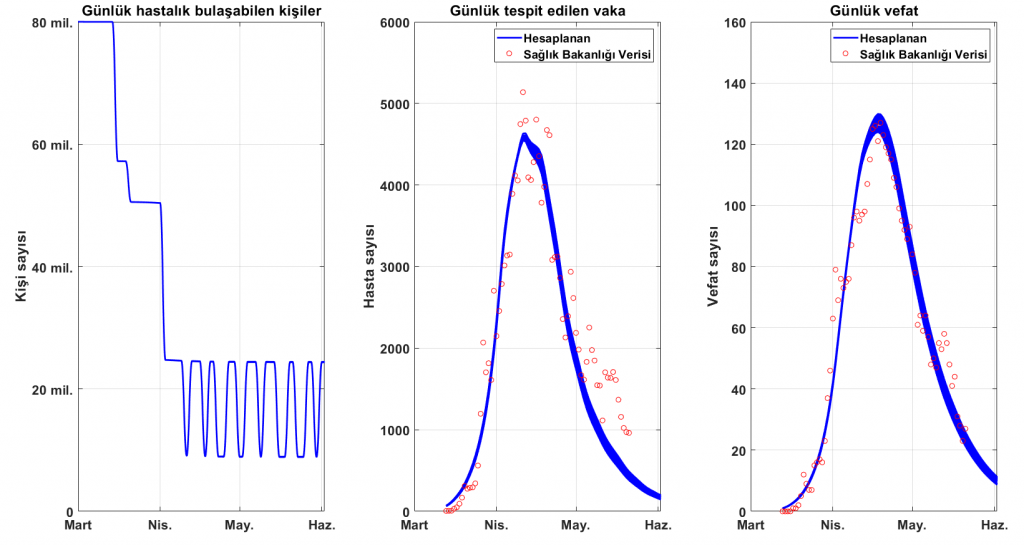
Oluşturulan modele göre bu çözümlerin herhangi biri olası bir çözüm. Orta ve sağ panellerde modeli Sağlık Bakanlığı verileriyle karşılaştırdığımızda bazı çözümlerin vefat sayılarını daha iyi hesapladığını, bazı çözümlerin ise tespit edilen vakaları daha iyi hesaplayabildiğini görüyoruz. Çözümlerde görülen dalgalanma, uygulanan sokağa çıkma yasaklarının etkisi.
Bu çözümlerde sağlık sisteminin tespit ettiği her hastanın izole edildiği (karantinaya alındığı) varsayımını yaptığımızı ekleyelim. Ancak Türkiye’de ağır olmayan hastaların evde kendi imkanları ile izole edilerek tedavisinin yapıldığı ve durumunun takip edildiği biliniyor.
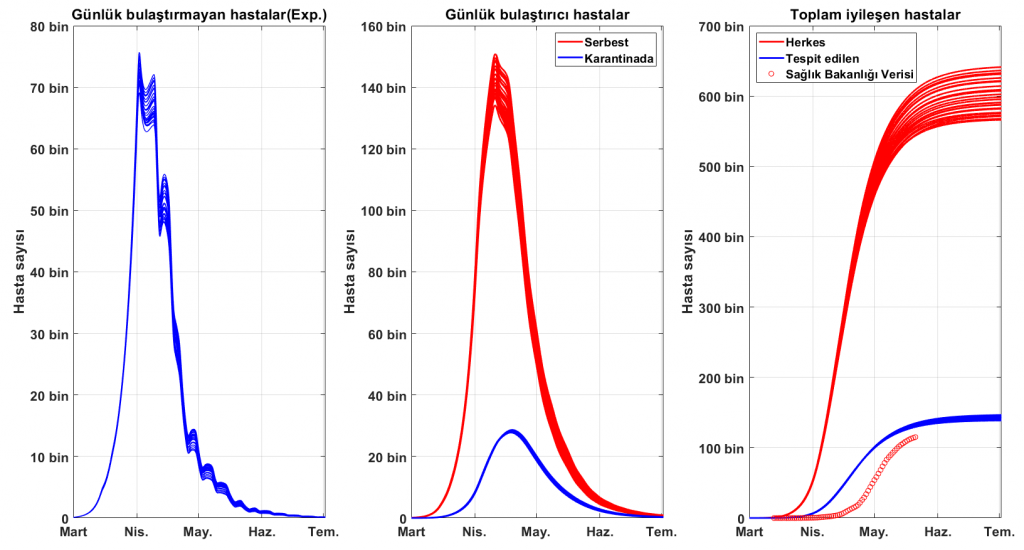
Şekil’4 de bu hesaplardan ortaya çıkan günlük bulaşmış ama bulaştırıcı olmayan birey sayısı (exposed), günlük bulaştırıcı birey sayısı ve toplam iyileşmiş birey sayıları görülüyor. Hesaplanan iyileşmiş sayıları ve Sağlık Bakanlığı verileri arasındaki uyumsuzluğun (Şekil 4-sağ panel) tedavi süreçlerinin modelde kabul edilen 7-8 günden daha uzun olabileceğinden kaynaklandığı düşünüyoruz.
Sağ panelde kırmızı ile gösterilen çözümlerdeki 550 bin ve 650 bin arasında değişen toplam iyileşen sayısını aynı zamanda bağışıklık geliştirmiş birey sayısı olarak kabul ediyoruz. Simülasyon, tespit edilmediği halde hastalığı geçirip iyileşen (bağışıklık kazanmış olabilecek) hasta sayısını tespit edilen sayının 3,5-4,5 katı arasında olabileceğini öngörüyor. Şekil 3 ve 4 dikkatlice incelendiğinde, günlük tespit edilmeden dolaşan bulaştırıcı hasta sayısının (Şekil 4-orta panel), tespit edilen vaka sayısın (Şekil 3-orta panel) hastalığın en tepe noktasında 30 katına ulaşabileceği görülebilir. Bu asemptomatik hasta oranının çok yüksek olduğunu gösterir ve bu durum genellikle buz-dağına benzetilir.
Dalgalar
Yukarıda gösterdiğimiz simülasyonlar (Şekil 4), Haziran başında, salgının başladığı Mart ayının ortasındaki bulaştırıcı hasta kadar bireyin serbest bulaştırıcı olduğunu gösteriyor. Bu kişiler, Haziran başında gerçekleşecek normalleşme ile ikinci bir dalganın oluşmasının ana nedeni olacaklar. Daha önce serbest bulaştırıcı sayısının salgının gidişatı için çok önemli olduğunu söylemiştik, bu sayı ne kadar büyük olursa dalga da o kadar büyük oluyor. Önlemler daha uzatılırsa serbest bulaştırıcı sayısı düşüyor, ikinci dalganın şiddeti de azalıyor.
İkinci dalganın oluşumunu göstermek ve alınacak önlemlerin bu dalga üstüne etkisini göstermek için iki senaryo düşündük. Her iki senaryoda da normalleşme sürecine girildiğinde bulaşabilen bireylerin sayısını (bağışıklık kazanmış olduğu tahmin edilenler dışındaki) tüm nüfus olarak alıyoruz, ancak öğrenilmiş hijyen/mesafelenme alışkanlıkları ve okulların kapalı olmasını dikkate alarak ortalama bulaştırma katsayısının (OBK), Mart ayı başındakinin yarısı olduğunu varsayıyoruz.
Senaryo 1: Haziran, Temmuz ve Ağustos’ta normalleşmenin olası sonuçları
Normalleşme stratejilerinin Haziran, Temmuz veya Ağustos ayları başında gerçekleştirilmiş olacağı üç değişik durum düşünüldü. Her normalleşmeden sonra tespit edilen vaka sayısı salgın başladıktan hemen sonraki (yaklaşık Mart 2020 ortası) seviyesine eriştiğinde, bir hafta gecikmeyle Nisan ayındaki gibi sokağa çıkma yasağı uygulanacağı öngörüldü.
Şekil 5’te görüldüğü gibi Haziran başında gerçekleşecek bir normalleşme, Haziran’ın ikinci haftasından sonra iyice belirgin hale gelen ikinci bir dalgayı oluşturuyor. Devlet, bir hafta gecikme ile Nisan ayındaki gibi yasakları devreye sokarsa Mayıs sonundaki seviyeye ulaşmak için Eylül 2020’yi beklemek gerekeceği görülüyor (Şekil 7’de daha detaylı görülebilir). Buna ek olarak Mayıs sonunda 5000 seviyesindeki vefat sayısı 8000-11000 aralığına sıçrıyor. Oluşan ikinci dalga, başka ülkeler için yapılan benzeri çalışmalarla paralellik gösteriyor [3].
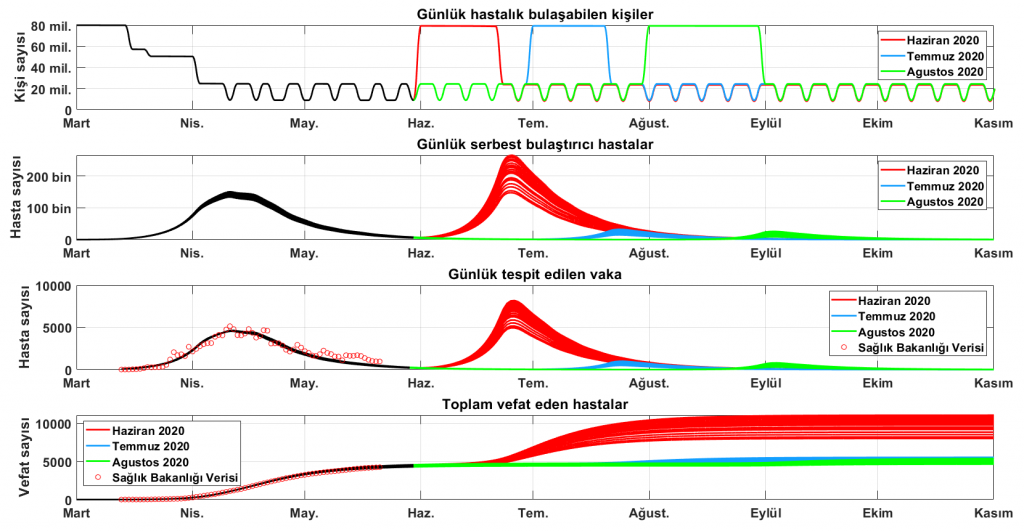
Eğer normalleşme sürecine Haziran başında değil, Temmuz veya Ağustos ayında girilirse ve hasta sayısının artmasıyla önlemler yeniden devreye sokulursa, sırasıyla Eylül ve Ekim aylarında normalleşme yaşanabilir.
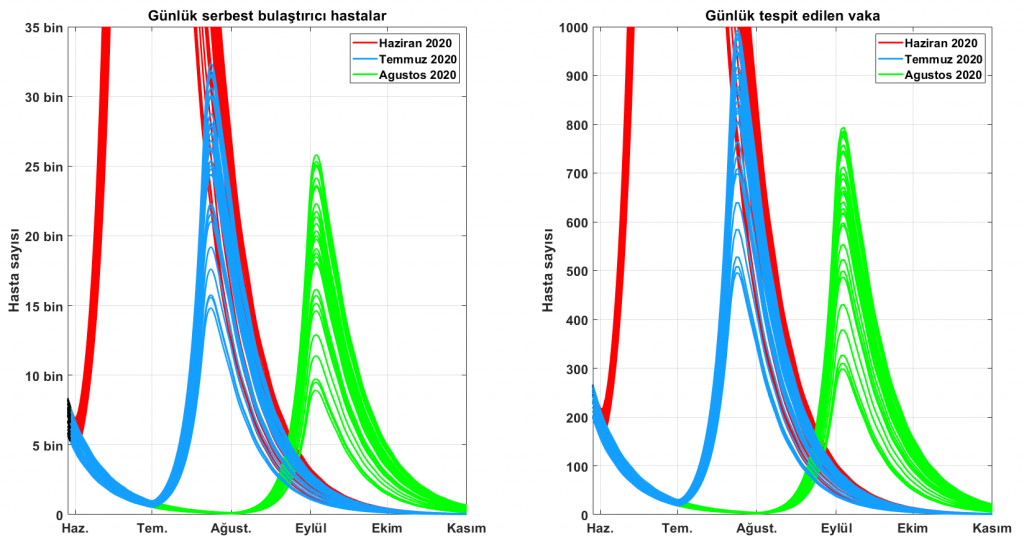
Şekil 6’da, serbest bulaştırıcı ve tespit edilip karantinaya alınan hasta sayılarını belirgin hale getirmek için veri daha dar bir aralıkta gösteriliyor. Görüldüğü gibi asıl sorun, sağlık sisteminin fark edemediği serbest dolaşan hastalar. Temmuz başındaki sayılara bakıldığında, tespit edilen hasta sayısı 20 civarında olduğunda dahi serbest dolaşan ve bulaştıran sayısı 200-1000 arasında olabiliyor. Bu simülasyonlar, Haziran’da yapılacak normalleşmenin sonuçlarına hazırlıklı olmamız gerektiğini ve tespit edilen her vakanın aslında sistemin görüntüleyemediği birçok vakaya eş değer olduğunu bilerek yönetsel kararlar vermemiz gerektiğini gösteriyor.
Senaryo 2: Haziran’da normalleşme ve geciken önlemlerin olası sonuçları
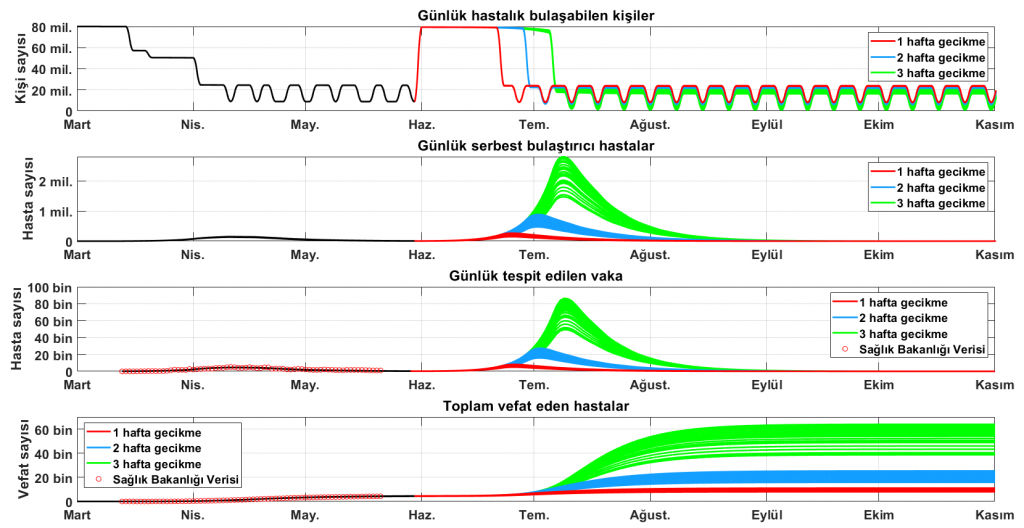
Haziran başında yaşanacak bir normalleşme için, tespit edilen günlük vaka sayısı yaklaşık 15 Haziran’da Mart’ın ikinci yarısındaki seviyeye geri geliyor. 15 Haziran’dan sonra bir hafta, iki hafta ve üç hafta gecikmeyle Nisan ayında uygulanan sokağa çıkma yasakları uygulandığı takdirde Şekil 7’deki sonuçları elde ediyoruz. Simülasyonlar önlem almada 1 haftadan fazla gecikilirse, Mart ayında başlayan salgından daha büyük boyutlu bir salgının yaşanacağını gösteriyor. Üç hafta gecikme ile getirilecek sokağa çıkma yasakları, vefat sayısını 40-60 bin bandına taşıma potansiyeline sahip. Böyle bir durum toplumda ve ekonomide öngörülemez etkiler yaratabilir.
Sonuç ve Tartışma
Her ne kadar tersini istesek de, bu çalışma, takipçi dalgaların kaçınılmaz olduğunu gösteriyor. Bu dalgaların oluşmasının ana nedeni normalleşme sürecine girerken serbest bulaştırıcı hasta sayısının yeni bir dalgayı tetiklemeye yetecek boyutta olması. Bu dalgalar, sadece Türkiye’de değil tüm dünyada bekleniyor.
Sağlık konusunda yaşanacak bu dalgalanmalar, ekonomik dalgalanmaları hemen tetikleyebilir, etkileri orta vadede güvenlik ve adalette, uzun vadede ise eğitimde görülmeye başlayabilir. İçinde bulunduğumuz durum, fırtınalı bir denizde limana varmaya çalışan bir balıkçı teknesini andırıyor. Bu fırtınalı deniz salgının yarattığı küresel belirsizlik ortamı, balıkçı teknesi ise bizim gibi devletler. Güvenli limana, en az hasarla varmak için, sadece sağlıkta değil, tüm ülkenin ve dünyanın işleyişinde olacak değişikliklerin simülasyonlar ve diğer bilimsel araştırmaların ışığı ile öngörülüp, planlamaların ona göre yapılması sayesinde ulaşılabilir.
Bu çalışmadaki hesaplar, Türkiye’ye özel klinik veriler, filyasyon çalışmalarından ve toplum genelinde yapılacak testlerden elde edilecek asemptomatik hasta oranları ile desteklendiğinde daha doğru sonuçlar verecektir.
Burada yapılan simülasyonlar sonunda hem yöneticiler hem de toplum için aşağıda listelenen sonuçlar çıkıyor:
Yöneticiler için bazı sonuçlar
- Haziran başı gerçekleşecek normalleşme ikinci kuvvetli bir dalga oluşturacaktır. Daha geç gerçekleşecek normalleşme ikinci dalganın kuvvetini azaltacaktır.
- İkinci dalga fark edildiğinde, sokağa çıkma yasaklarının uygulanmasında tereddüt edilmemesi gerekir. Geç kalan her hafta, binlerce kişinin hayatını kaybetmesine yol açacaktır.
- Kamu ve özel kurumlar, uzun vadeli planlarını olası dalgalanmalara göre yapılandırmaları, belki bu duruma uyumlu iş modelleri ve teknolojiler geliştirmeleri gerekmektedir.
- Her ne kadar sokağa çıkma yasakları salgın yönetimindeki en etkin önlem olsa da, normalleşme sürecinde hastane dışında sistematik örneklemelerle yapılacak çok sayıda test ile hasta tespiti ve yerel karantina yöntemi salgının takibi ve önlenmesi için uygulanabilecek yöntemlerdir.
Toplum için bazı sonuçlar
- Dalgalanmaların kaçınılmaz olduğu bu salgında, hijyen alışkanlıklarımızda rehavete kapılmamak gerekir.
- Özellikle kalabalık kapalı alanlarda maske kullanılması şarttır.
- Kapalı ve kalabalık alanlarda zorunlu olmadıkça bulunmamak gerekir.
- El hijyeni için sık sık sabunla el yıkamak ve yanımızda bulundurduğumuz bir dezenfektanı gerektiğinde kullanmak gerekir.
Normalleşme sürecinde herkesi ilgilendiren sorular
- Normalleşme ile daha sık kullanılmaya başlanacak toplu taşıma nasıl daha güvenli hale getirilecektir? Örneğin, taksi, minibüs, otobüs, metro, vapur ve servislerde bulaşma riski nasıl en aza indirilecektir?
- Eylül’de başlaması planlanan okul ve üniversiteler nasıl güvenli hale getirilecektir?
- Toplu ibadet mekanları nasıl güvenli hale getirilecektir?
- Uzun seyahatlerin yapıldığı şehirlerarası ve uluslararası yolculuklar nasıl güvenli hale getirilecektir?
Özgür Ertunç (Özyeğin Üniversitesi, Makina Mühendisliği Bölümü)
M. Pınar Mengüç (Bilim Akademisi üyesi, Özyeğin Üniversitesi, Enerji Çevre ve Ekonomi Merkezi Direktörü)
Reyhan Diz-Küçükkaya (Bilim Akademisi üyesi, İstanbul Üniversitesi Fen Fakültesi, Moleküler Biyoloji ve Genetik Bölümü)
Kaynaklar
[1] World Health Organization. (2009). Pandemic influenza preparedness and response, https://www.who.int/influenza/resources/documents/pandemic_guidance_04_2009/en/
[2] Dong, E., Du, H., & Gardner, L. (2020). An interactive web-based dashboard to track COVID-19 in real time. The Lancet Infectious Diseases, 20(5), 533–534. https://doi.org/10.1016/S1473-3099(20)30120-1
[3] Kissler, S. M., Tedijanto, C., Goldstein, E., Grad, Y. H., & Lipsitch, M. (2020). Projecting the transmission dynamics of SARS-CoV-2 through the postpandemic period. Science, 5793(February 2019), eabb5793. https://doi.org/10.1126/science.abb5793
[4] Peng, L., Yang, W., Zhang, D., Changjing, Z., & Hong, L. (2020). Epidemic analysis of COVID-19 in China by dynamical modeling. MedRxiv, February. https://doi.org/https://doi.org/10.1101/2020.02.16.20023465
[5] Prem, K., Liu, Y., Russell, T. W., Kucharski, A. J., Eggo, R. M., Davies, N., Flasche, S., Clifford, S., Pearson, C. A. B., Munday, J. D., Abbott, S., Gibbs, H., Rosello, A., Quilty, B. J., Jombart, T., Sun, F., Diamond, C., Gimma, A., van Zandvoort, K., … Klepac, P. (2020). The effect of control strategies to reduce social mixing on outcomes of the COVID-19 epidemic in Wuhan, China: a modelling study. The Lancet Public Health, 2667(20), 1–10. https://doi.org/10.1016/S2468-2667(20)30073-6
[6] Roda, W. C., Varughese, M. B., Han, D., & Li, M. Y. (2020). Why is it difficult to accurately predict the COVID-19 epidemic? Infectious Disease Modelling, 5(March), 271–281. https://doi.org/10.1016/j.idm.2020.03.001
[7] European Center for Disease Prevention and Control. (2020). Coronavirus disease 2019 ( COVID-19 ) in the EU / EEA and the UK: eighth update (Issue 8th April). https://www.ecdc.europa.eu/En/Publications-Data/Rapid-Risk-Assessment-Coronavirus-Disease-2019-Covid-19-Pandemic-Eighth-Update
[8] He, X., Lau, E. H. Y., Wu, P., Deng, X., Wang, J., Hao, X., Lau, Y. C., Wong, J. Y., Guan, Y., Tan, X., Mo, X., Chen, Y., Liao, B., Chen, W., Hu, F., Zhang, Q., Zhong, M., Wu, Y., Zhao, L., … Leung, G. M. (2020). Temporal dynamics in viral shedding and transmissibility of COVID-19. Nature Medicine. https://doi.org/10.1038/s41591-020-0869-5
[9] Wölfel, R., Corman, V. M., Guggemos, W., Seilmaier, M., Zange, S., Müller, M. A., Niemeyer, D., Jones, T. C., Vollmar, P., Rothe, C., Hoelscher, M., Bleicker, T., Brünink, S., Schneider, J., Ehmann, R., Zwirglmaier, K., Drosten, C., & Wendtner, C. (2020). Virological assessment of hospitalized patients with COVID-2019. Nature. https://doi.org/10.1038/s41586-020-2196-x
[10] Diekmann, O., Heesterbeek, J. A. P., & Metz, J. A. J. (1990). On the definition and the computation of the basic reproduction ratio R0 in models for infectious diseases in heterogeneous pupulations. Journal of Mathematical Biology, 28, 365–382.
[11] Haupt, R. L., & Haupt, S. E. (2004). Practical genetic algorithms (2nd Editio). John Wiley & Sons, Inc.
[12] Holland, J. H. (1962). Outline for a logical theory of adaptive systems. Journal of the ACM, 9(3), 297–314.
[13] Holland, J. H. (1973). Genetic algorithms and the optimal allocation of trials. SIAM Journal on Computing, 2(2), 88–105.
[14] Holland, J. H. (1975). Adaptation in Natural and Artificial Systems: An Introductory Analysis with Applications to Biology, Control, and Artificial Intelligence. University of Michigan Press, Ann Arbor, MI.






